Durante más de 150 años se pensó que la disminución progresiva de la acomodación con el envejecimiento era una pérdida de la flexibilidad del lente, a menudo denominada esclerosis del lente. Esta teoría fue desarrollada por el científico alemán Helmholtz en 1855 y fue aceptada como verdadera hasta 1994.
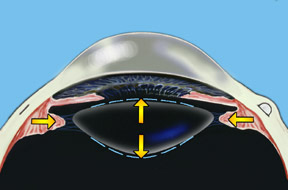
De acuerdo con la teoría de Helmholtz, cuando un individuo enfoca su ojo para ver de cerca, su músculo ciliar en el ojo se contrae y libera la tensión en los ligamentos del lente permitiendo que el lente engruese.
Sin embargo, esta teoría se demostró errónea en 1994 por un científico y oftalmólogo estadounidense, el Dr. Ronald Schachar, que tiene un Ph.D. En física y doctor en medicina. Gracias al Dr. Schachar, se expusieron los errores en la teoría de Helmholtz y se encontraron nuevas aplicaciones para revertir la pérdida de acomodación en el ojo humano.
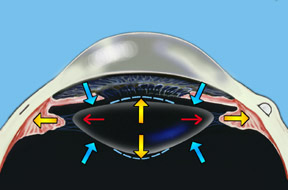
El Dr. Schachar encontró que, contrariamente a la teoría de Helmholtz, no había relajación de los ligamentos principales (ecuatoriales) del lente cuando se producía la acomodación. Schachar demostró que las fibras ecuatoriales de los músculos ciliares tiran directamente de los extremos del lente y hacen que se engruesen, lo que permite ver más de cerca.
De hecho, Schachar también encontró que el lente de envejecimiento no pierde su elasticidad debido a la esclerosis. La capacidad de acomodarse es inherente incluso en un ojo más viejo. El principal problema parecía ser el crecimiento del ojo con el tiempo.
El lente humano es como un árbol y establece nuevas capas a medida que envejecemos. Así el lente se alarga aproximadamente 20 micrones por año a medida que envejecemos. Cuando llegamos a la edad de 40 años, el lente ha aumentado de tamaño lo suficiente para que los músculos ciliares ya no estén tensos en el ojo y ya no puedan ejercer tensión a través de las fibras ecuatoriales del lente cuando el músculo ciliar se contrae para acomodarse. Por este motivo perdemos nuestra capacidad de acomodarnos a la edad aproximada de los 40 años y experimentamos una pérdida progresiva de la visión de cerca a medida que envejecemos.
El Dr. Schachar teorizó que la presbicia podría corregirse si los músculos ciliares pudieran estirarse un poco para permitir que funcionen en el lente. Se realizaron una serie de procedimientos para lograr esto. Recientemente se desarrolló el Implante Escleral Acomodativo de Schachar (SASI). Al realizar una pequeña incisión de 4 mm en la capa externa del ojo (la esclerótica), que tiene la mitad del grosor, podemos colocar un pequeño stent arqueado de poli metacrilato de metilo (PMMA) dentro de este túnel escleral que ejercerá un efecto de estiramiento en las fibras ecuatoriales del lente. Cuatro de estos se colocan alrededor del ojo en la esclerótica (aproximadamente a 2 mm de distancia de la córnea), y aproximadamente a 90 grados de separación. Estos stents permiten una rápida restauración del alojamiento y han demostrado tener una buena función y efectividad en los pacientes realizados hasta la fecha.
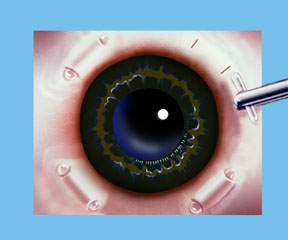
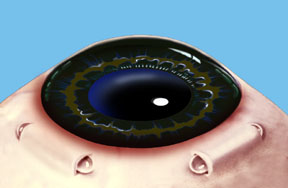
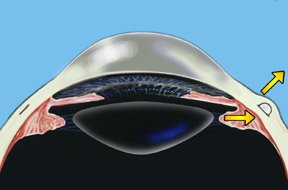
Nota: para fines de ilustración, la conjuntiva (que normalmente cubre la esclerótica) no se muestra, para que los implantes esclerales se pueden ver claramente. Una vez finalizado el procedimiento, la conjuntiva cubrirá los implantes esclerales haciéndolos prácticamente invisibles.
Otros usos para el Implante Escleral Acomodativo de Schachar pueden ser para revertir el glaucoma. El glaucoma simple de ángulo abierto (el tipo que la mayoría de los individuos tiene) generalmente comienza a los 40 y aumenta en gravedad con la edad. El Dr. Schachar teoriza que este glaucoma está directamente relacionado con el crecimiento del lente y la incapacidad de las fibras ciliares anterior y posterior para abrir la malla trabecular y permitir el drenaje del líquido intraocular desde el segmento anterior del ojo. En aquellos pacientes con glaucoma que han sido operados con presión intraocular, ha disminuido asombrosamente con el Implante Escleral Adaptativo Schachar (SASI).
¡Quién sabe los usos futuros de este implante escleral de Schachar! Puede ser que la aparición de cataratas también esté relacionada de alguna manera con la pérdida de acomodación y el efecto de bombeo en el lente que puede eliminar los productos de desecho metabólicos de su interior.
El lente humano no tiene vasos sanguíneos y es posible que el transporte de sustancias dentro y fuera del lente humano normal se vea favorecido por el efecto de bombeo del alojamiento. Otra teoría puede involucrar el estiramiento de la proteína del lente mediante una adaptación que puede mantener el lente saludable. En cualquier caso, solo la investigación futura nos permitirá saber si las cataratas también pueden prevenirse con el Implante Escleral Acomodativo de Schachar (SASI).
William Ellis, M.D., F.A.C.S.
Este siglo ha visto una revolución en el tratamiento quirúrgico de los trastornos oftálmicos que van desde el trasplante de córnea, la extracción de cataratas, la facoemulsificación del lente, la implantación de lentes intraoculares, la queratotomía radial, la ablación con láser de excímero de la córnea, la vitrectomía y el tratamiento quirúrgico del desprendimiento de retina. Es apropiado que esta edición del décimo aniversario de Ophthalmosurgery incluya una breve discusión sobre la adaptación y la reversión quirúrgica de la presbicia. Esta es la última gran frontera que, hasta esta década, ha desafiado la corrección. El reciente trabajo de investigación realizado por el Dr. Ronald A. Schachar ha dilucidado muchos aspectos previamente mal entendidos de la adaptación y ha dado lugar a un nuevo procedimiento quirúrgico que promete no solo la reversión de la presbicia, sino también la prevención del glaucoma crónico de ángulo abierto y la catarata.
La hipótesis de Helmholtz sostiene que en la visión a distancia, el músculo ciliar está relajado y las zónulas del lente están bajo tensión relativa. Con acomodación, el músculo ciliar se contrae aliviando la tensión en las zónulas (ver Fig. 1). Esto permite que la elasticidad de la cápsula del lente induzca un aumento resultante en el diámetro ecuatorial del lente, acompañado por una disminución del radio de curvatura de las superficies del lente anterior y posterior. El resultado hipotético es un aumento en el grosor central del lente. Helmholtz explica la presbicia como una pérdida de elasticidad en la cápsula del lente combinado con la esclerosis del lente con el envejecimiento.
Si esta hipótesis fuera cierta, entonces la dureza del lente debería aumentar de manera predecible dependiendo de la edad. También con las zónulas relajadas en el acomodamiento, el lente debe ser inestable. Si uno mira hacia abajo y se acomoda, la gravedad debe empujar el lente hacia adelante y aumentar el punto de acomodación cercano. Una disminución de la gravedad, como la experimentada en el espacio exterior o en una estación espacial en órbita, disminuiría teóricamente el punto cercano de acomodación en la mirada hacia abajo y daría como resultado una capacidad reducida para acomodar y visualizar objetos cercanos. La aberración esférica que se evalúa comparando los puntos focales de los rayos de luz centrales y periféricos que golpean el lente, también debe aumentar con la acomodación. Además, la teoría de Helmholtz predeciría un cambio miópico con la edad a medida que el lente se vuelve esclerótico y se engruesa. En realidad, hay un cambio hipermetrópico en la visión con la edad.
La evidencia experimental reciente tiende a contradecir muchos de los fenómenos predichos por la teoría de Helmholtz. En realidad, los experimentos realizados en la estación espacial en órbita no han demostrado pérdidas en el acomodamiento sin gravedad cuando se mira hacia abajo. Además, el Dr. Schachar ha colocado a los sujetos en un lecho neuroquirúrgico giratorio, que puede colocarse de manera que el paciente pueda rotar con la cabeza mirando directamente hacia abajo. Helmholtz postula que, al acomodarse, la tensión en las zónulas del lente disminuye. Por lo tanto, si las zónulas se relajan y el sujeto se coloca en una posición prona, el lente debe moverse hacia adelante por el efecto de la gravedad. Las medidas meticulosas han fallado en revelar un aumento en la capacidad de acomodarse con la cabeza hacia abajo en una posición prona.
Del mismo modo, la investigación no ha mostrado un aumento en la aberración esférica con la acomodación. De hecho, se ha demostrado lo contrario. Aunque la dureza del lente aumenta con la edad, no aumenta de manera predecible. El inicio de la presbicia y la pérdida de acomodación es un fenómeno muy predecible que ocurre en el 100% de la población exactamente al mismo tiempo más o menos un año y medio (ver Fig. 2). Si Helmholtz fuera correcto, entonces la dureza del lente debería aumentar de una manera relativamente predecible como se esperaría de la forma de la curva de acomodación. Este no es el caso. De manera similar, hay un cambio moderado de la hipermetropía en el ojo humano con la edad que no puede explicarse por la teoría de Helmholtz.
Como enfatizó Schachar, casi ningún músculo en el cuerpo produce su efecto indirectamente al inducir la relajación. En la naturaleza, el efecto muscular es siempre el resultado directo de una contracción muscular transmitida a través de un tendón. Helmholtz postula que durante la acomodación, cuando la potencia óptica del ojo es mayor, las zónulas se relajan. Además, afirma que la relajación zonular es el resultado de la contracción del músculo ciliar. Si este fuera el caso, la posición del lente no sería estable al leer o examinar objetos cercanos y se vería afectada por la gravedad según la posición.
La hipótesis de Schachar sostiene que el lente está bajo tensión constante. La acomodación está acompañada por un músculo ciliar contraído que aumenta la tensión en las zónulas del lente ecuatorial. Esto induce el aplanamiento periférico del lente y la subida secundaria de las curvaturas centrales anterior y posterior (ver Fig. 3). Debido a que la curvatura del lente aumenta de forma central y se aplana periféricamente, la asfericidad del lente aumenta con la adaptación. Se ha demostrado que esto ocurre clínicamente. El efecto podría compararse con un globo lleno de un medio fluido. Si la periferia del globo se estira, entonces el líquido será empujado hacia el centro y causará un engrosamiento resultante del diámetro posterior anterior del globo (lente), lo que provocará una subida de sus curvaturas centrales. Schachar postula además que solo el lente ecuatorial además postula que solo las fibras del lente ecuatorial se contraen durante el acomodo. Las zónulas anteriores y posteriores parecen cumplir una función diferente a las zónulas ecuatoriales. A medida que el lente se acomoda, estas de hecho se relajan. Es la relajación de las fibras anteriores y posteriores que tienden a estabilizar la posición del lente durante la acomodación. Con la ampliación del lente durante la vejez, se evita que avance o cambie de posición durante la relajación de acomodación. Así, las zónulas anteriores y posteriores parecen tener un efecto de apoyo pasivo en el lente con respecto a su posición, y las zónulas ecuatoriales, que tienen una inserción separada en el cuerpo ciliar, son el factor causante de la acomodación.
Curiosamente, con la edad, el lente aumenta su diámetro en la región ecuatorial en aproximadamente 20 micrones por año (ver Fig. 4). Al igual que el cabello, las uñas y la piel, que también son ectodérmicos, hay un crecimiento constante durante toda la vida. Este crecimiento en el ecuador del lente disminuye la distancia entre el lente y el cuerpo ciliar causando laxitud en las zónulas, lo que limita la capacidad del músculo ciliar para ejercer un efecto sobre las zónulas cuando se aproxima a los 45 años de edad. De manera similar, Schachar ha enfatizado que con la edad las zónulas del lente anterior y posterior aumentan la distancia desde el ecuador del lente y, por lo tanto, aumentan la estabilidad del lente a medida que el ecuador del lente aumenta de tamaño con la edad. Debido a que el músculo ciliar está unido al espolón escleral y a la malla trabecular, el músculo también debe aplicar algo de fuerza a la malla trabecular. Esta fuerza está relacionada de manera lineal con la cantidad de estiramiento del músculo ciliar. Con el crecimiento normal del lente ecuatorial, el músculo ciliar ejerce una fuerza reducida sobre la malla trabecular. Esto puede ayudar a explicar la disminución en la facilidad de flujo de salida observada con el aumento de la edad y el aumento de la incidencia de glaucoma crónico de ángulo abierto desde los 45 años en adelante.
Otra postulación interesante se refiere a la patología de la formación de cataratas. Como el lente no recibe suministro de sangre, los nutrientes deben ingresar al lente desde el líquido acuoso y, de manera similar, los productos de desecho del metabolismo salen del lente hacia el mismo fluido. Con la pérdida de la acción de bombeo del alojamiento, es posible que haya una acumulación en la concentración de productos de desecho metabólicos dentro del lente. También puede haber inhibición de la entrada de metabolitos en la estructura del lente. Además, puede ocurrir una atrofia por desuso de la proteína del lente a medida que disminuye la acomodación. Si fuera posible revertir la presbicia y restaurar la acomodación, la incidencia de cataratas seniles podría disminuir. Sólo el tiempo probará o refutará esta postulación.
La veracidad de la teoría de la acomodación de Schachar se fundamenta en hechos fisiológicos que muestran una variabilidad en el aumento de la dureza del lente con la edad. Esto no es consistente con la pérdida continua y predecible de acomodación que uno ve en la curva acomodativa. Además, el sistema óptico humano experimenta un ligero cambio hipermetrópico con el envejecimiento, que no se explica por la teoría de Helmholtz. En contradicción con Helmholtz, los experimentos de Schachar y otros han demostrado que la aberración esférica disminuye con el alojamiento debido a una mayor asfericidad en el lente. Solo la hipótesis de Schachar de acomodación es válida cuando se ven observaciones reales relacionadas con el cambio de la hipermetropía de aberración asférica con la edad, el efecto de la gravedad sobre la acomodación y la dureza del lente (ver Fig. 5).
A partir de la hipótesis de Schachar de la acomodación, se podría deducir que si se pudiera aumentar la distancia entre el ecuador del lente y el músculo ciliar, se podría volver a extender las zónulas y revertir el efecto del crecimiento del lente, que ocurre durante toda la vida y tiende a reducir esta distancia (ver Fig. 6 y 7). Schachar primero intentó hacer esto colocando una banda continua alrededor del ojo aproximadamente 1,50 mm detrás del limbo quirúrgico. Sin embargo, los efectos secundarios adversos resultaron en algunos casos debido a la interferencia con el suministro de sangre que acompaña a los vasos ciliares largos hacia delante sobre la ubicación de los cuatro músculos rectos. Para evitar la isquemia ocular y / o el glaucoma secundario, Schachar cambió el procedimiento hace aproximadamente dos años, de modo que en lugar de una banda continua, se implantaron cuatro implantes arqueados de 4.0 mm en un túnel escleral. El diseño de estos implantes, que tienen un radio de curvatura de 9,0 mm, fue tal como para estirar la esclerótica sobre la ubicación del implante y de ese modo aumentar la distancia entre el cuerpo ciliar y el lente para permitir una mayor acomodación. Los implantes se colocaron aproximadamente a 2,0 mm del limbo quirúrgico y se ubicaron a 45 grados, 135 grados, 225 grados y 315 grados para evitar los vasos ciliares. Sin embargo, la dificultad para mantener la estabilidad del implante, que tendía a girar debido a sus placas de pie redondeadas, llevó a un cambio en el diseño del implante que se alargó de 4,0 mm a 4,5 mm (ver Fig. 8). La forma se alteró para aplanar las placas del pie situadas en cada extremo del implante para inhibir la rotación. Más tarde, Schachar dedujo de los cálculos matemáticos que se podría obtener un mayor resultado quirúrgico si el implante se colocara 2,75 mm por detrás del limbo quirúrgico en lugar de la distancia previa de 2,0 mm. El aspecto postoperatorio de los implantes parece excelente y son bien tolerados (ver Fig. 9). Existen pocas contraindicaciones quirúrgicas para el procedimiento (ver Fig. 10).
Hasta la fecha, los cirujanos de todo el mundo, incluidos los de los Estados Unidos, Canadá y Francia, han comenzado a implantar en forma agresiva la estadía intraescleral de Schachar en un esfuerzo por revertir la presbicia. Debido a las regulaciones en los Estados Unidos impuestas por la Administración de Alimentos y Medicamentos de EE. UU., varios cirujanos de EE. UU., incluido yo mismo, decidieron realizar estos procedimientos en México. Los cirujanos en Canadá y Francia han tenido la libertad de implantar agresivamente el dispositivo en sus propios países. Mi experiencia personal se ha limitado a un pequeño número de casos en este punto. Sin embargo, el nuevo diseño parece aumentar la acomodación entre 4 y 6 dioptrías con la colocación del nuevo segmento de 4,5 mm ubicado en los meridianos señalados anteriormente a 2,75 mm detrás del limbo quirúrgico. El Dr. Eugene Zdenek en Los Ángeles y otros cirujanos destacados también han verificado este efecto. El cambio en el diseño del implante puede preceder a otros cambios en el futuro.
Este es un procedimiento quirúrgico en evolución cuya optimización final aún no se ha determinado. Sin embargo, las posibilidades que podrían acompañar la reversión quirúrgica de la presbicia, que podría incluir el tratamiento del glaucoma crónico simple y la prevención de cataratas, son emocionantes. Será interesante observar este procedimiento dentro de diez años con la publicación de la edición del vigésimo aniversario de Ophthalmosurgery.
REFERENCIAS


Todos los Derechos Reservados. ©2025 Sitio web médico diseñado por Glacial Multimedia, Inc.
*Este sitio no proporciona consejos médicos. Si bien la información que se encuentra en este sitio web es generalmente cierta, las condiciones específicas que puedan relacionarse con usted pueden ser diferentes, incluidos el diagnóstico y los posibles tratamientos. La información en este sitio web no debe considerarse un sustituto de una evaluación, diagnóstico o tratamiento integral por parte de un profesional calificado de atención ocular. Siempre busque el consejo de su proveedor de atención médica calificado si tiene alguna pregunta sobre una inquietud o condición médica. Los correos electrónicos no solicitados y los mensajes pueden que no sean respondidos.